検体検査では、患者さんから採取した検体(血液・尿・便・体腔液・痰など)について、検査を行い、病気の診断や治療の補助となる検査結果を報告しています。
安全・正確・迅速な臨床情報提供を心掛け24時間体制で対応しています。
スタッフ構成
- 臨床検査技師21名
- 診療補助1名
部門構成
- 生化学・血清検査
- 血液検査:認定血液検査技師2名、サイトメトリー技術者1名
- 一般検査
- 緊急検査:緊急臨床検査士4名
- 細菌検査:認定臨床微生物・感染制御認定臨床微生物検査技師2名
- 輸血検査:認定輸血検査技師1名
- 病理検査:細胞検査士2名、認定病理検査師1名、認定臨床染色体遺伝子検査師1名
- 生理検査:超音波認定技師3名
生化学・血清検査
患者さんから採血した血液を凝固させ、遠心器により分離した上澄み(血清)を検体として検査します。

生化学自動分析装置

生化学自動分析装置

免疫自動分析装置
生化学検査
血清中の蛋白質・非蛋白窒素・酵素・脂質・無機物・糖質などの成分を検査します。
主な検査項目
- (1)蛋白質
総蛋白(TP)、アルブミン(ALB)、蛋白分画など体の栄養摂取や吸収の状態、作り過ぎの蛋白質がないか調べます。 - (2)非蛋白窒素
尿素窒素(BUN)、クレアチニン(CRE)、尿酸(UA)など蛋白質の代謝産物を測定することで、栄養状態、分解合成する臓器の状態が推定できます。 - (3)酵素
AST、ALT、LD、ALP、γ-GTP、CKなど各臓器由来の酵素活性を測定することで、障害の程度を推測します。 - (4)脂質
総コレステロール(T-CHO)、中性脂肪(TG)、HDLコレステロール(HDL-C)、LDLコレステロール(LDL-C)など体のエネルギー源として重要な働きをもつ成分です。また、メタボリックシンドローム(代謝症候群)の指標にもなります。 - (5)無機物
電解質(Na・K・Cl)、カルシウム(Ca)、無機リン(IP)、鉄(Fe)など電解質は細胞の内液と外液のバランスを保つ働きがあります。また、鉄は赤血球中のヘモグロビンを合成する重要な成分です。 - (6)糖質
血糖(BS)、グリコアルブミン(GA)、ヘモグロビン A1c(HbA1c)。血糖は現在の血糖値を示しますが、グリコアルブミンは過去約2週間前、HbA1cは過去1~2カ月前の平均的な血糖値の状態を把握するため測定されます。
血清検査
主な検査項目
- (1)感染症
HBs抗原、HCV抗体、HIV抗原・抗体、梅毒検査(RPR・TPLA)、ウィルス性肝炎や梅毒に感染していないかどうかを検査します。 - (2)腫瘍マーカー
AFP、CEA、CA19-9など腫瘍の進展度の把握、治療効果の判定、再発の早期発見に測定されます。 - (3)心機能
高感度トロポニンIは心筋梗塞の診断や治療効果に。また、BNPは心臓に負荷がかかると分泌されるホルモンで心不全の指標に測定されます。 - (4)血中薬物
バンコマイシン(抗生剤)、カルバマゼピン(抗てんかん剤)、ジゴキシン(強心剤)、テオフィリン(気管支拡張剤)などの血中濃度を測定します。
血液検査
血液の凝固を止める薬(抗凝固剤)の入った採血管で血液を採取して、細胞成分を計測する検査(血球計数検査)と液状成分を調べる検査(凝固検査)が行われています。

全自動血球算定装置
血液凝固測定装置
血液計数検査
血液細胞成分の赤血球・白血球・血小板の数を検査します。
赤血球数は貧血の有無に関係し、白血球数は感染症や白血病などを知る手がかりとなります。血小板数は出血のしやすさを推測する目安となります。
さらに、白血球は好中球・リンパ球・単球・好酸球・好塩基球に大きく分類されます。
これらの細胞成分の形(形態)を顕微鏡で観察することで、白血病などの診断に役立ちます。
血液凝固検査
血液を固まらせる働きを持った物質(凝固因子)を測定して、血液が凝固する(出血が止まる)機能を調べる検査です。
血友病や血栓症の治療の効果判定に有用です。また、凝固因子は主に肝臓で作られるため、肝臓疾患の診断にも役立ちます。
一般検査
一般検査は主に尿と便、体腔液の検査を行います。
全自動尿分析装置
全自動尿分析装置
尿検査
腎臓や膀胱など泌尿器系の病気を見つけるための検査です。
そのほか糖尿病の病状を見るためにも検査します。
定性検査と尿沈渣があります。
定性検査
尿中にタンパクや糖、赤血球などが含まれていないかを調べます。
尿沈渣
顕微鏡で尿中に含まれる成分を観察します。赤血球・白血球・細菌や腎臓からの細胞などを鑑別して、その増減も併せて報告しています。
便潜血検査
便の中に血液が混じっていないかを調べます。肉眼ではわからない消化管からの出血を見つけられるため、大腸癌の早期発見に役立ちます。
緊急検査
外来では医師の診察前検査、病棟においては患者さんの急変時や緊急手術時の検査、そして休日・夜間の検査に対して、24時間体制で行っています。採血された検体はエアシューターで検査室に届けられ、直ちに分析を始めます。結果報告は40分以内を目安に、迅速かつ正確な検査を心がけています。
主な検査項目
生化学・血糖・血液・凝固・血液ガスなど緊急時に必要な検査はセットで測定しています。また、心筋梗塞の早期診断に有用なマーカーとして、トロポニンI・ミオグロビンの検査も行っています。冬季から初春にかけては、インフルエンザ抗原の迅速検査にも対応しています。
糖尿病関連検査
平日の検査では、糖尿病の病状や治療効果を知るため、血糖・ヘモグロビンA1c・グリコアルブミンの測定をし、診察前報告を行っています。
輸血検査室
手術や治療で輸血が必要になった患者さんに対して、血液型検査・不規則性抗体検査・交差適合試験などを行います。輸血用製剤には、赤血球濃厚液・新鮮凍結血漿・濃厚血小板などあり、これら血液製剤の発注・保管・血液照射・払出しなどを行います。
また、輸血後感染症のフォローアップのために、輸血前後の患者血清保存も行っています。
安全な輸血のために
輸血は、輸血の必要性と効果・副作用について十分に説明し、そして同意をいただいた上で実施されます。輸血が必要になった場合、患者さんの血液型や不規則性抗体の有無、輸血歴等の情報をもとに交差適合試験を行い、最適な輸血用製剤を選択します。輸血室では、迅速で安全な輸血ができるよう最大の努力をしています。また、輸血用製剤は、献血者の善意によって供給されています。このことを念頭に置き、有効期限切れなどで廃棄血が出ないように、そして適正な輸血がなされるように、センター内に注意を喚起しています。

全自動輸血検査装置
輸血検査
血液型検査
ABO血液型(A・B・O・AB型)の検査は、血液の赤血球検査(オモテ検査)と血液の血清検査(ウラ検査)があります。オモテ検査とウラ検査の両方が一致して、血液型を決めます。Rh血液型はD因子の保有者を陽性(Rh+)、非保有者を陰性(Rh-)と呼ばれています。
不規則性抗体検査
患者さんの血液中に輸血副作用を起こす可能性のある不規則抗体があるか調べます。不規則性抗体は、ABO式血液型以外の血液型に対する抗体です。抗体をもっている患者さんには、その抗体に適合した輸血用製剤を選択します。
交差適合試験
患者さんの血液と適合すると思われる輸血用製剤を混ぜて反応させ、患者さんに適した輸血用製剤か否かを調べる検査です。ここで凝集や溶血などの反応がなければ、適合した輸血用製剤となります。
輸血用製剤
- 赤血球濃厚液
血液を遠心分離し血漿成分を取り除いて赤血球保存液を加えたものです。酸素を運ぶ重要な働きをする赤血球が不足した場合に使用されます。 - 新鮮凍結血漿
血液を遠心分離して採取した血漿を凍結したものです。血液を固まらせるのに重要な凝固因子の働きが低下したり、血液中の血漿成分が減少した場合に使用されます。 - 濃厚血小板
血液中から血小板を濃縮して採取した製剤です。血小板が減少したり働きが悪くなって出血したり出血が起こりそうな場合に使用され、出血を抑えます。
微生物検査
微生物検査は、感染症の原因となっている細菌・真菌等を見つけ出し、その微生物にどのような抗菌薬がよく効くかを調べ、治療に役立てるために行われます。
また、各種感染症情報を院内に提供し、治療や院内感染対策に役立たせています。
微生物検査の手順
検査材料
痰・膿・分泌物・尿・便などの排出物や、血液、穿刺液(髄液・胸水・腹水)、組織などあらゆる材料を対象とし検査を行います。
培養検査
(1)塗抹検査
提出された検査材料をスライドガラスに薄く塗りつけて、グラム染色という染色を行います。
これを顕微鏡で観察して菌の存在の有無を調べ、菌の形態の特徴などから菌種の推定を行います。
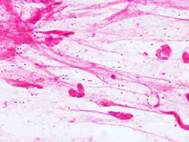
痰のグラム染色:肺炎球菌と白血球が認められます。
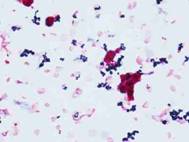
血液培養から検出されたブドウ球菌:青く葡萄状の形態をしたものがブドウ球菌です。
(2)分離培養
検査材料から感染症の原因菌を増殖させるために、培地に材料を塗布して35℃で培養を行います。
(3)同定
培地上に発育してきた菌の形、グラム染色などにより菌、菌名を確定するために種々の同定用培地、または、自動機器により培養後、菌の名前を決定します。
(4)薬剤感受性検査
細菌に対して、どの抗菌薬が効くかを調べる検査です。
培養法以外の検査
- 毒素検査
大腸菌O-157など毒素産生菌の存在を調べます。 - 抗原検査
インフルエンザウイルスやレジオネラ菌など、培養検査をすることなく迅速に感染症を判断することが出来ます。 - 遺伝子検査
感染部位に病原微生物の遺伝子があるのかどうかを調べます。主に新型コロナウイルスや結核菌などの培養が難しいものに対して実施します。

遺伝子解析装置
病理検査
病理検査では、体の一部から採取した組織や細胞を調べています。様々な部分からいろいろな方法で(手術、内視鏡、あるいは自然)採取した組織や細胞から疾病を診断し、治療方針の決定に関与している検査です。検査には、病理組織検査・細胞診検査などがあります。
- 病理検査
病理検査は手術や内視鏡で摘出された臓器を標本にして確定診断を行うものです。もし悪性であった場合は、その種類や広がりなどを検査しています。 - 生検材料
触診、内視鏡、超音波検査などで発見された腫瘍の一部を切り取り、その材料から手術の可否、手術の方法などを決定します。 - 手術材料
手術で摘出された臓器・組織を対象に腫瘍の大きさ・広がり・悪性度、リンパ節転移、血管内やリンパ管内のがん細胞の有無を検索し、術後の治療方針を決定します。 - 細胞診検査
検査材料中の悪性細胞の有無を判定する検査です。がんの早期発見に役立ちます。呼吸器科材料・尿・体腔液・腫瘍穿刺材料などについて検査しています。比較的簡単に検査材料が採取できるため繰り返し検査することができ、治療効果判定や経過観察にも用いられています。

